Le conflit de hanche : explication et traitement
Publié le : 5 février 2023 à 18h58
Article rédigé par Thibaut GARÇON - Kinésithérapeute
DESCRIPTION
Les problématiques musculo-squelettiques, parmi lesquelles appartiennent les douleurs liées à la hanche, sont les principales causes de douleurs et d'invalidités notamment dans le milieu sportif amateur ou professionnel. Le conflit de hanche ou encore appelé « syndrome du conflit fémoro-acétabulaire » est fréquemment retrouvé dans le cadre de douleurs liées à la hanche. Chez le sportif, il peut se manifester chez 49 % des adultes jeunes et d'âge moyen souffrant d’antécédents de douleurs liées à la hanche.
Différents types de « conflits » existent et sont largement repris dans la littérature, ils sont plus précisément décrits dans la section « étiologie » de cet article. Les douleurs de hanche sont rapportées surtout dans des sports d’appuis et de changement de directions ou encore nécessitant des coups de pied répétés.

ANATOMIE
La hanche est une articulation synoviale qui est intrinsèquement stable, car elle supporte le poids du corps, mais tout en permettant une grande amplitude de mouvement. Il s'agit d'une articulation hautement congruente composée de la tête fémorale qui s'articule avec l'acétabulum.
La surface articulaire de l'acétabulum est en forme de fer à cheval et tapissée de cartilage hyalin, appelé surface semi-lunaire. La partie centrale et inférieure de l'acétabulum est dépourvue de cartilage articulaire. La dépression centrale non articulaire de l'acétabulum, appelée fosse acétabulaire, est tapissée de synovie et remplie de tissu fibro-graisseux.
Autour de cette cavité articulaire s’insère le labrum acétabulaire. Ce dernier est une structure fibrocartilagineuse triangulaire hypo-intense qui s'attache au rebord acétabulaire et se confond avec le ligament acétabulaire transverse aux marges de l'échancrure acétabulaire inférieure.
ÉPIDÉMIOLOGIE
L'épidémiologie d’un conflit fémoro-acétabulaire a récemment été évaluée dans le cadre d'une étude transversale portant sur 1076 sujets issus de pratiques cliniques aux États-Unis et ayant subi une intervention chirurgicale. Les auteurs indiquent que 55 % de la population était de sexe féminin, que l'âge moyen était de 28 ans, que 47,6 % des sujets présentaient un conflit de type came, 44,5 % un conflit combiné came/pince et 7,9 % une déformation de la pince.
Il est important de savoir que dans la population générale, les déformations anatomiques de l’articulation de la hanche peuvent être retrouvées sans signes cliniques, même chez les sujets jeunes.
L’apparition de signes cliniques se retrouve donc le plus souvent en association avec des facteurs de risques plus précis, que nous décrirons par la suite.
ÉTIOLOGIE
L'étiologie du conflit fémoro-acétabulaire est encore en cours d'étude. Cependant, certains facteurs, dont les maladies pédiatriques de la hanche, les activités sportives à fort impact pendant la phase de croissance à l’adolescence et les facteurs génétiques, ont été proposés.
Ce dernier est causé par un contact prématuré entre le fémur et l'acétabulum pendant le mouvement de la hanche. Les 3 classifications à ce jour décrites dans la littérature sont :
- Le conflit de type « came »
- Le conflit de type « pince »
- Le conflit « mixte » ou « combiné »
Une déformation asphérique de la tête fémorale se produit dans le cas d'une déformation de type came, tandis que la déformation en pince se manifeste par une proéminence excessive du bord externe de l'acétabulum (voir photo ci-après).
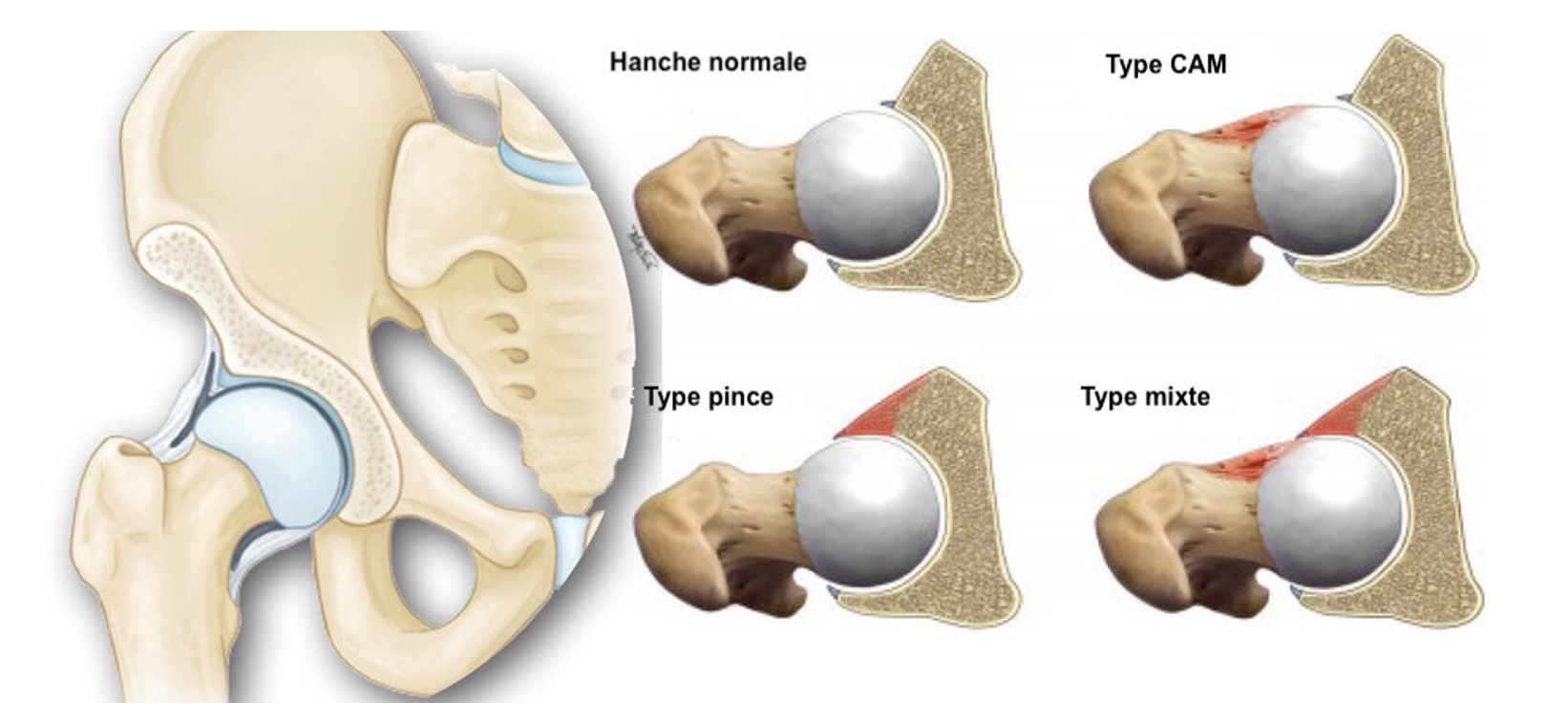
Crédit image : Google image / Schéma traduit et adapté par neuroxtrain
Un conflit mixte associe les deux déformations présentées ci-dessus (came+pince associée en même temps).
DIAGNOSTIC & ÉVALUATION
Le diagnostic d’une possible atteinte musculo-squelettique de la hanche est très minutieux et se compose d’une association très étroite entre des signes cliniques et d’imagerie très précise.
A/ Examen clinique
Dans cet article nous nous concentrerons uniquement sur les signes cliniques décrits pour un conflit fémoro-acétabulaire. Il est évident que dans une optique d’examen global, il est important de venir chercher toutes les causes possibles d’une douleur de hanche, d’avoir un diagnostic d’inclusion et d’exclusion complet : origine lombaire ? musculaire ? micro-instabilité ? …). Nous vous invitons à lire l’article présent en source qui vous présente l’examen clinique complet.
Un des premiers critères de diagnostic est la description des symptômes signalés par le patient qui peuvent être : des claquements, blocages, restrictions ou encore une raideur de la hanche lors des mouvements.
Pour un conflit fémoro-acétabulaire, comme pour un bilan de hanche plus exhaustif, nous commençons par un état de lieux sur table. Les mobilités globales y peuvent être évaluées entre parenthèses les valeurs standards de mobilité devant être retrouvée :
- Flexion de hanche (120°-130°)
- Extension de hanche (10-20°)
- Rotation interne (35-45°)
- Rotation externe (40-50°)

Une grande variété de manœuvres de provocation existe pour l'évaluation complète de cette pathologie. Nous vous les indiquons dans le tableau ci-après avec leurs interprétations précises (en cas de test positif).
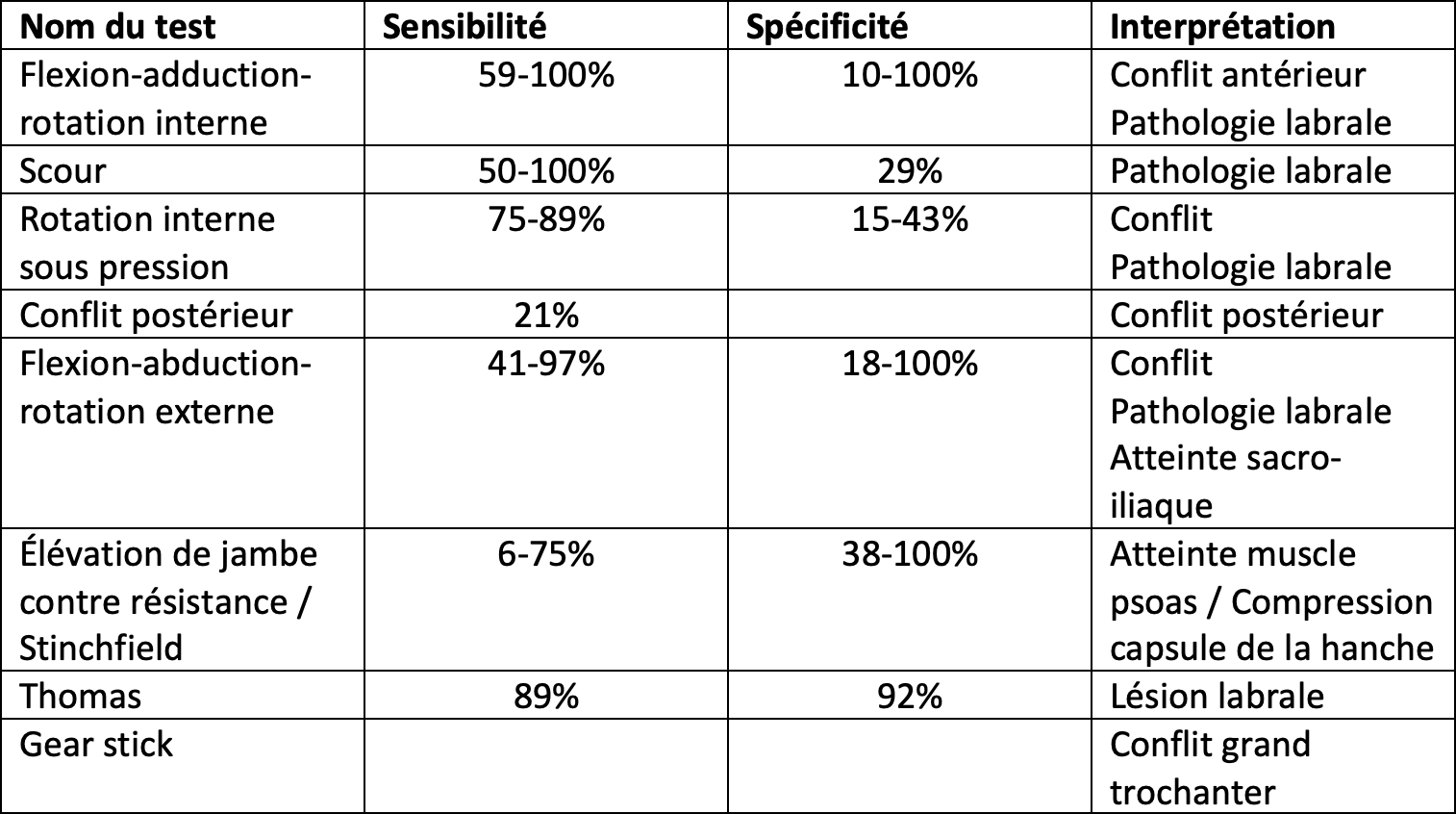
Il est important de coupler nos informations sur les amplitudes articulaires avec nos tests cliniques. L’une des variables les plus fréquemment retrouvées est une restriction unilatérale de mobilité en flexion et en rotation interne de hanche.
L’hétérogénéité statistique trop importante des tests cliniques retrouvés dans la littérature reste trop peu fiable à l’heure actuelle pour une utilisation seule en examen clinique.
B/ Imagerie médicale
Poser un diagnostic précis de conflit fémoro-acétabulaire avec des tests cliniques est très compliqué, notamment avec le peu de preuves concernant leur vraie valeur statistique, et de la complexité anatomique de la hanche. Il est donc obligatoire de coupler nos observations cliniques avec des examens de choix qui sont :
- Radiographie
- IRM
- Arthro-scanner
C/ Questionnaires
- Modified Harris Hip Score
- International Hip Outcome Tool-33
- International Hip Outcome Tool-12
En conclusion, le diagnostic de conflit fémoro-acétabulaire s’articule autour d’une triade très étroite entre l’examen clinique, les douleurs et leurs conséquences rapportées par le patient ainsi qu’une interprétation en imagerie très précise.
FACTEURS DE RISQUES
Les principaux facteurs de risque d’apparition d’un conflit fémoro-acétabulaire sont d’ordre mécanique. En effet, et comme introduit en introduction, les sports d’appuis tels que le football, le hockey sur glace ou encore le basketball sont des sports à risques. De plus, si cette pratique est intense à l’adolescence, les risques sont encore plus élevés.
D’autres facteurs de risques peuvent être décrits, notamment la présence d’antécédents de maladie de la hanche dans l'enfance ou bien des marqueurs génétiques.
Enfin, un conflit fémoro-acétabulaire peut être à l’origine d’apparition d’arthrose de hanche prématuréepour certains types de conflit, il est donc important de détecter au plus tôt cette pathologie qui pourrait donc avoir des conséquences à plus long terme sur l’anatomie de cette articulation.
TRAITEMENTS & PRÉVENTION
Qu’il soit pris en charge de manière conservatrice ou chirurgicale, la prise en charge du conflit fémoro-acétabulaire s’articule autour de 6 points importants :
- Amplitudes articulaires / Posture / Mobilité
- Force musculaire de la hanche (extension, abduction, adduction)
- Force / Endurance du tronc
- Performance des tâches fonctionnelles (force, pliométrie et contrôle moteur)
- Entrainement cardiovasculaire / Gestion de la charge
- Éducation
A/ Traitement conservateur
Dans un article de 2021, l’équipe de Kemp et ses collaborateurs ont établi un programme de kinésithérapie très détaillé. Le programme est notamment basé sur un découpage précis des différents types de séance à effectuer qui sont :
- Du travail en individuel entre le kinésithérapeute et le patient (travail manuel, mesure des amplitudes articulaires, éducation thérapeutique et établissement du programme de renforcement musculaire et cardio-vasculaire adapté en fonction de chacun)
- Du travail de renforcement musculaire supervisé par un kinésithérapeute
- Du travail de renforcement musculaire en autonomie
Les exercices décrits dans ce protocole sont basés sur une multitude de progressions pour chaque point décrit en amont. Dans sa temporalité, les séances individuelles sont de plus en plus remplacées par du travail supervisé puis en autonomie. Le protocole se base sur une durée minimale de 6 mois.
Retrouvez le programme complet publié en 2021 dans l’article cité ci-dessus.
D’autres exemples d’exercices de rééducation sont disponibles en source avec un autre article de 2021 écrit par Terrell et ses collaborateurs.
B/ Traitement chirurgical
Le traitement chirurgical de référence pour un conflit fémoro-acétabulaire est l’arthroscopie. Elle permet la réparation sous contrôle vidéo des éléments capsulo-ligamentaire et labral de l’articulation de la hanche. Ces réparations sont fragiles et possèdent un long processus de guérison, par conséquent la rééducation post opératoire est relativement longue.
En 2022, Holling et ses collaborateurs nous proposent un programme de rééducation post-opératoire. Pour une vision plus complète, n’hésitez pas à lire l’article en source. Pour Holling et ses collaborateurs, la rééducation se diviserait en 4 phases de manière temporelle phase 1 de 0 à 4 semaines, phase 2 de 4 à 8 semaines, phase 3 de 8 à 12 semaines, phase 4 de 12 semaines et plus.
Terrell et ses collaborateurs ont également décrit leur protocole de rééducation. Si on combine les 2 papiers, on peut donner comme indications spécifique :
- Les 4 premières semaines sont en protection pour le complexe fémoro-acétabulaire (appui complet autorisé à 4 semaines ou 8 semaines en cas d’atteintes labrale ou de micro-fracture, diminution du gonflement, gain d’amplitude articulaire, renforcement musculaire progressif et bonne attitude à la marche).
- Le vélo peut être commencé entre 4 et 8 semaines.
- La course à pied se reprend au bout de 13 semaines en moyenne sur des machines limitant la gravité, 20 semaines en conditions réelles.
- Le retour au sport peut s’évaluer au travers de test clinique retrouvé dans les articles présentés ci-dessus.
DIAGNOSTICS DIFFÉRENTIELS
Le tableau ci-après reprend les différents diagnostics différentiels en fonction de leur localisation anatomique :

Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
À lire également :
Douleur de hanche chez le sportif
La « pubalgie » : facteurs de risque, recommandations d’examen clinique et de prévention
La pubalgie / douleurs à l’aine : explication et traitement
Sources :
Kemp, J. L., Johnston, R. T. R., Coburn, S. L., Jones, D. M., Schache, A. G., Mentiplay, B. F., King, M. G., Scholes, M. J., De Oliveira Silva, D., Smith, A., McPhail, S. M. & Crossley, K. M. (2021). Physiotherapist-led treatment for femoroacetabular impingement syndrome (the PhysioFIRST study) : a protocol for a participant and assessor-blinded randomised controlled trial. BMJ Open, 11(4), e041742 – Article en libre accès distribué conformément à la Creative Commons Attribution Non Commercial (CC BY-NC 4.0).
Wong, S. E., Cogan, C. J. & Zhang, A. L. (2022). Physical Examination of the Hip : Assessment of Femoroacetabular Impingement, Labral Pathology, and Microinstability. Current Reviews in Musculoskeletal Medicine, 15(2), 38‑52 - Article sous License Creative Commons BY 4.0.
Terrell, S. L., Olson, G. E. & Lynch, J. (2020). Therapeutic Exercise Approaches to Nonoperative and Postoperative Management of Femoroacetabular Impingement Syndrome. Journal of Athletic Training, 56(1), 31‑45.
Holling, M. J., Miller, S. T. & Geeslin, A. G. (2022). Rehabilitation and Return to Sport After Arthroscopic Treatment of Femoroacetabular Impingement : A Review of the Recent Literature and Discussion of Advanced Rehabilitation Techniques for Athletes. Arthroscopy, Sports Medicine, and Rehabilitation, 4(1) – Article sous License Creative Commons CC BY-NC-ND.
Mak, M. S. & Teh, J. (2020). Magnetic resonance imaging of the hip : anatomy and pathology. Polish Journal of Radiology, 85(1), 489‑508– Article sous License Creative Commons CC BY-NC-ND 4.0.
Pun, S., Kumar, D. & Lane, N. E. (2014). Review : Femoroacetabular Impingement. Arthritis & ; Rheumatology, 67(1), 17‑27.