Lésion isolée du ligament collatéral médial : explication et traitement
Publié le : 22 janvier 2023 à 11h01
Article rédigé par Thibaut GARÇON - Kinésithérapeute
DESCRIPTION
L’articulation du genou est une zone très sensible aux blessures traumatiques aiguës. Parmi ces blessures, l’atteinte du ligament collatéral médial revient souvent en consultation. Ces blessures traumatiques, parfois graves, sont souvent fréquentes lors d’atteinte du genou en pratique sportive.
Les nouvelles découvertes anatomiques et de nouvelles études nous permettent aujourd’hui d’avoir de nouvelles connaissances sur le fonctionnement de cette région particulière du genou. La compréhension de l'anatomie et de la biomécanique du compartiment médial du genou est essentielle pour un diagnostic et un traitement correct des lésions isolées du ligament collatéral médial.

ANATOMIE ET BIOMÉCANIQUE
Le compartiment médial du genou est le siège d’une anatomie et d’une biomécanique complexe qui implique 3 structures ligamentaires importantes qui assurent sa stabilité :
- Le ligament collatéral médial superficiel (LCMs)
- Le ligament collatéral médial profond (LCMp)
- Le ligament poplité oblique (LPO) (que nous ne décrirons pas dans cet article)
Le ligament collatéral médial superficiel
Le ligament collatéral médial superficiel est la structure anatomique la plus étendue du côté médial du genou. Il a une configuration en haltère, un seul point d'insertion fémorale et deux insertions tibiales distales.
Les deux insertions distales sont importantes, car elles ont des propriétés biomécaniques différentes. Le principal stabilisateur contre les contraintes en valgus à tous les degrés de flexion du genou est son insertion tibiale proximale, tandis que son insertion distale est principalement responsable de la stabilité en rotation externe à 30º et 60º de flexion du genou et en rotation interne.
Ligament collatéral médial profond
Le ligament collatéral médial profond est étroitement lié à la capsule articulaire située sous son homologue superficiel. Le trajet de ce dernier est pratiquement parallèle à celui du ligament collatéral médial superficiel. Il présente cependant deux composantes : le ligament ménisco-fémoral et le ligament ménisco-tibial.
Les fascicules ménisco-fémorales et ménisco-tibiales collaborent tous deux à la stabilisation du valgus avec les insertions proximales du ligament collatéral médial superficiel. Les fascicules aident également à contrôler la rotation interne (ménisco-fémorale à 20º, 60º et 90º et ménisco-tibiale à 30º et 90º) et la rotation externe (ménisco-fémorale à 30º et 90º), dans leurs insertions distales.
En résumé, ce « complexe » du ligament collatéral médial est l'un des quatre principaux ligaments qui soutiennent le genou. Ce dernier est le principal stabilisateur statique du côté médial de l'articulation du genou et joue un rôle important dans le soutien du tibia contre les contraintes de valgus, les forces de rotation et les forces de translation antérieure.
ÉPIDÉMIOLOGIE
L’atteinte du ligament collatéral médial est la blessure du genou la plus fréquente dans le football, universitaire et professionnel aux États-Unis. L'incidence annuelle des blessures du ligament collatéral médial chez les joueurs de football est de 24,2 pour 100 000 athlètes. Près de 78 % des patients qui ont subi une blessure du LCM de grade III avaient une blessure à une autre structure associée. Parmi ces blessures supplémentaires, 95 % concernaient le ligament croisé antérieur.
ÉTIOLOGIE
La survenue de cette blessure se retrouve le plus souvent lors d’une situation de jeu en pleine activité sportive avec une certaine violence/inertie qui entraine une atteinte partielle voire la rupture complète de ce ligament collatéral médial du genou. Les lésions isolées du ligament collatéral médial surviennent lors d'un moment de valgus sur un genou fléchi et peuvent se produire dans une situation de contact ou sans contact. Les mécanismes de rotation entraînent plus souvent des lésions ligamentaires multiples et comme indiqué plus haut, impliquent le plus souvent le ligament croisé antérieur.
L’UEFA en 2019 s’est intéressée aux différents mécanismes de blessure du ligament collatéral médial dans une étude prospective de 3 ans, chez des équipes de football de haut niveau. Dans leur étude, il y avait un rapport de 3 pour 1 entre les mécanismes de blessure avec contact (75,4 %) et sans contact (24,6 %). Les blessures avec contact ont été principalement subies dans des situations de jeu où le footballeur subit un tacle (29,2%) ou effectuait le tacle (11,5%).
DIAGNOSTIC & ÉVALUATION
A/ L’interrogatoire
Le patient pourra décrire un traumatisme avec une contrainte en valgus exercée sur le genou avec un choc en latéral ou une sensation sans contact de genou qui « cède » et « saute » alors que le patient tente de changer rapidement de direction. Toute situation de jeu impliquant une torsion de genou avec rotation pourra indiquer des atteintes ligamentaires multiples.
B/ Examen clinique
Les signes cliniques les plus notables sont
- Une ecchymose
- Une tuméfaction douloureuse sur l'interligne articulaire interne.
Les tests cliniques les plus pertinents sont retrouvés dans le tableau ci-après (tableau inspiré des travaux de Swinford et ses collaborateurs en 2020) :
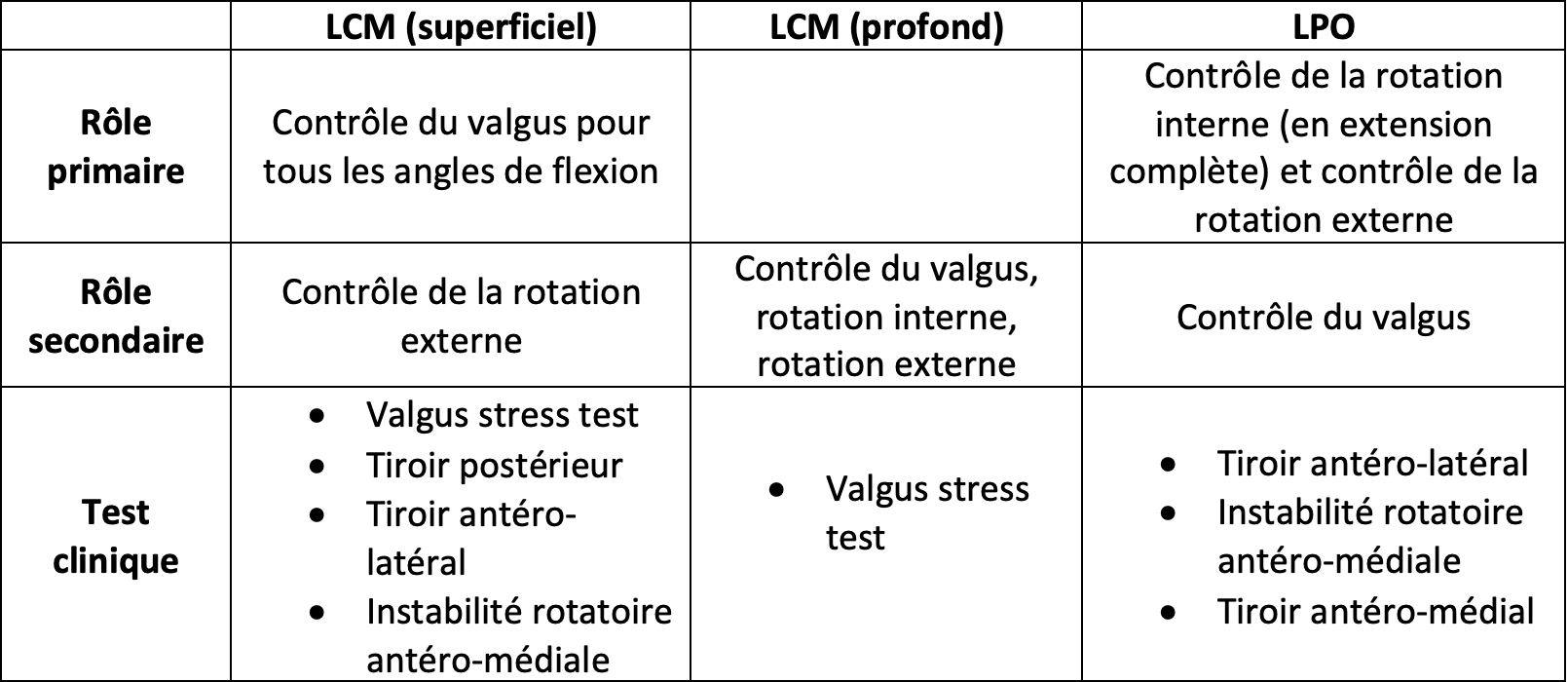
La classification de Fetto et Marshall divise les lésions médiales du genou en :
- Grade I (pas de laxité en valgus)
- Grade II (laxité en valgus à 30° de flexion)
- Grade III (laxité en valgus à 0° et 30°)
En plus d’un examen isolé du compartiment médial du genou, un examen standard des ligaments croisés et l'évaluation des structures latérales doivent toujours être effectués, étant donné que l’on peut retrouver avec un taux d'incidence de 80 % une blessure ligamentaire combinée avec des déchirures du complexe ligamentaire médial de grade III.
C/ Imagerie
Les principaux examens d’imagerie possible pour un diagnostic sont :
- La radiographie simple
- La radiographie en valgus
- L’IRM
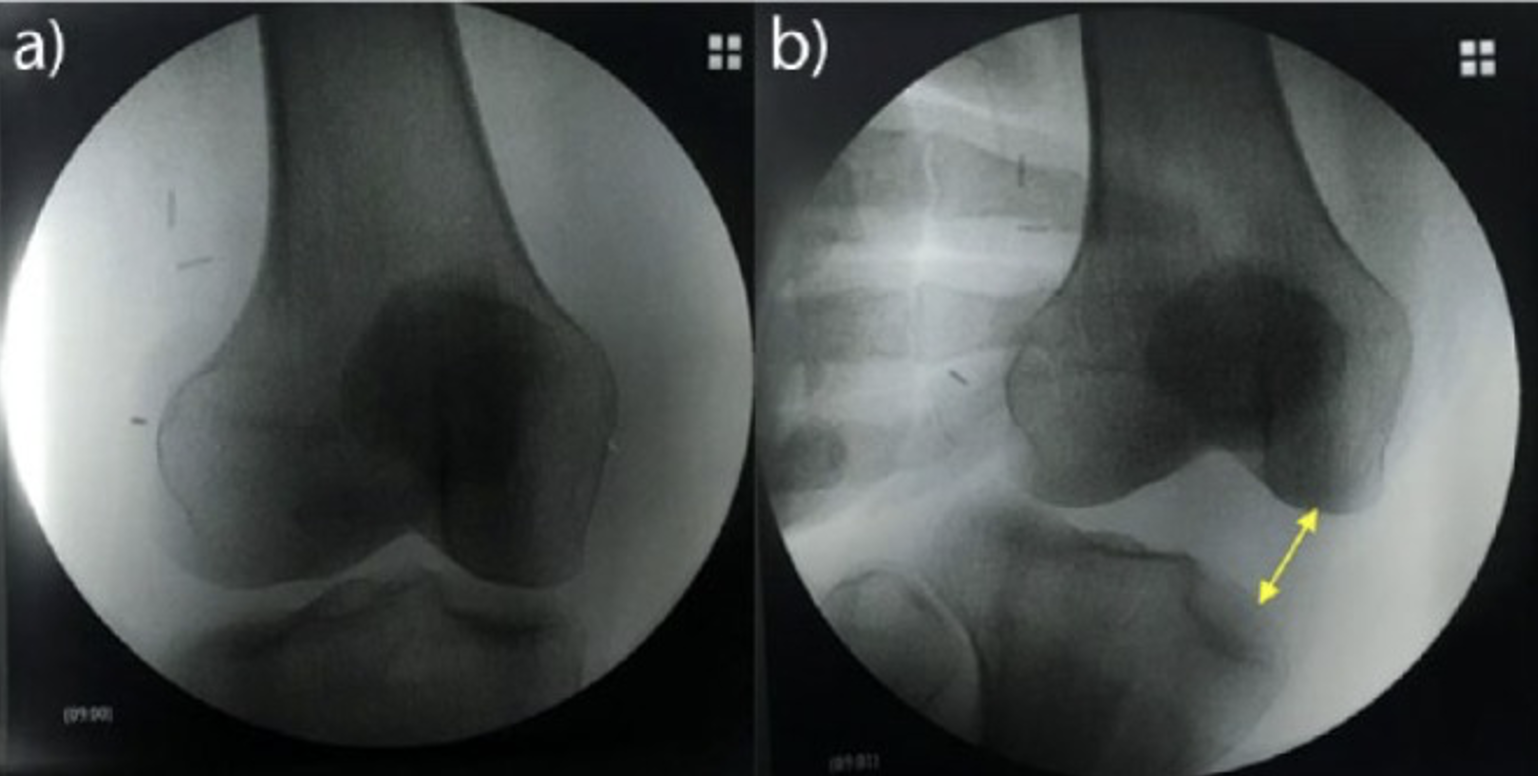
Crédits images : Encinas-Ullán et al, 2018 - Test radiographique de stress en valgus (A) démontrant une lésion de grade III du ligament collatéral médial (flèche à double tête) (B).
FACTEURS DE RISQUES
L’articulation du genou en elle-même est une articulation très stable dans le plan frontal, que ce soit dû à ces ligaments collatéraux, mais aussi par ses éléments intra-articulaires et par la conformation anatomique. Il est donc très difficile aujourd’hui de trouver beaucoup de facteurs de risques intrinsèques. Les seuls que l’on pourrait citer seraient : (attention ici on parle de rupture isolée du ligament collatéral médial)
- Un antécédent de blessure
- L’âge
Il est donc plus logique de se tourner vers les facteurs de risque extrinsèques qui eux seraient les plus pertinents à mettre en avant, comme pour beaucoup de blessures traumatiques :
- Le type de sport
- Le poste (pour un sport collectif)
- Le niveau de pratique
C’est quand on parle de lésions plus complexes avec notamment une atteinte du ligament croisé antérieur que d’autres facteurs de risques intrinsèques et plus « biomécaniques » rentre en compte (contrôle moteur, force quadriceps/ischio-jambier, …).
TRAITEMENTS & PRÉVENTION
A/ Traitement conservateur
Il est généralement admis que les ruptures incomplètes (grades I et II) et des lésions graves isolées (grade III) sans instabilité en valgus peuvent être traitées de manière non chirurgicale avec une rééducation fonctionnelle précoce. Les blessures du LCM de grade III ont une échelle supplémentaire pour mesurer l'étendue de l'instabilité. Celles-ci sont décrites à partir de la quantité de séparation des articulations dans le test de valgus à 30°.
La rééducation pour cette blessure reste relativement simple et se base surtout sur un accompagnement de la cicatrisation. En effet les premiers temps consistent à limiter l’œdème, la douleur et dans certains cas les ecchymoses. Le plus important va être de conserver une trophicité musculaire et une condition physique optimale (en modifiant les exercices cardio-vasculaires possibles, utilisation de BFR, travailler d’autres aspects du sportif comme la tactique …). Il va aussi être très important de retrouver une amplitude articulaire complète le plus rapidement possible (en passif puis en actif).
L'utilisation précoce d'une attelle de genou articulée peut également être utilisée pour prévenir toute blessure supplémentaire en valgus. La mise en charge est encouragée une fois que la douleur s'est atténuée et la rééducation avec renforcement des quadriceps et des ischio-jambiers suit.
Dès lors que cette première phase est terminée, toute la rééducation se base sur du renforcement musculaire progressif des membres inférieurs impliquant en fin de rééducation de la pliométrie et de la réintroduction du geste sportif.
B/ Traitement chirurgical
Il existe 2 grandes familles d’opérations à savoir la réparation ou la reconstruction du ligament collatéral médial. Comme indiqué précédemment, la notion d’instabilité après une atteinte de grade III est un facteur majeur dans la prise de décision. Cependant, d’autres variables peuvent influencer la décision comme :
- La présence d'avulsions osseuses identifiées à la radiographie.
- Blessures du côté tibial avec coincement du ligament dans l'espace articulaire médial du genou et/ou communication avec le liquide synovial de l'articulation ou avulsions déplacées sur les tendons de la patte d’oie (lésion de type Stener).
Dans son travail de 2018, Encinas-Ullán et ses collaborateurs ont décrit un plan de rééducation post-opératoire simplifié.
Phase I (0 à 2 semaines) :
- Attelle de genou articulée.
- 0° à 90° de flexion passive ou assistée du genou.
- Pas de mise en charge complète.
- Exercices isométriques du quadriceps.
Phase II (2 à 6 semaines) :
- Le gain d’amplitude articulaire peut progresser selon la tolérance, avec pour objectif de restaurer une amplitude complète.
- Exercices cinétiques en chaîne fermée.
- La mise en charge complète ne doit pas être autorisée. Cela ne dépend pas de la technique chirurgicale (réparation vs réparation/reconstruction).
Phase III (6 à 12 semaines) :
- Mise en charge complète selon la tolérance.
- Marche, entraînement elliptique, vélo sont autorisés.
Phase IV (> 12 semaines) :
- Suppression de l'attelle, sauf pour les activités sportives (utilisation d'une attelle moins rigide).
- Jogging léger, retour progressif aux exercices spécifiques au sport.
- Retour au jeu lorsque la force du quadriceps est rétablie à plus de 80 % et que les résultats aux autres tests fonctionnels sont adéquats.
C/ Algorithme décisionnel
L’algorithme ci-dessous reprend les principales informations pour décider s’il est pertinent d’entreprendre une rééducation conservatrice ou alors de procéder à un traitement chirurgical.
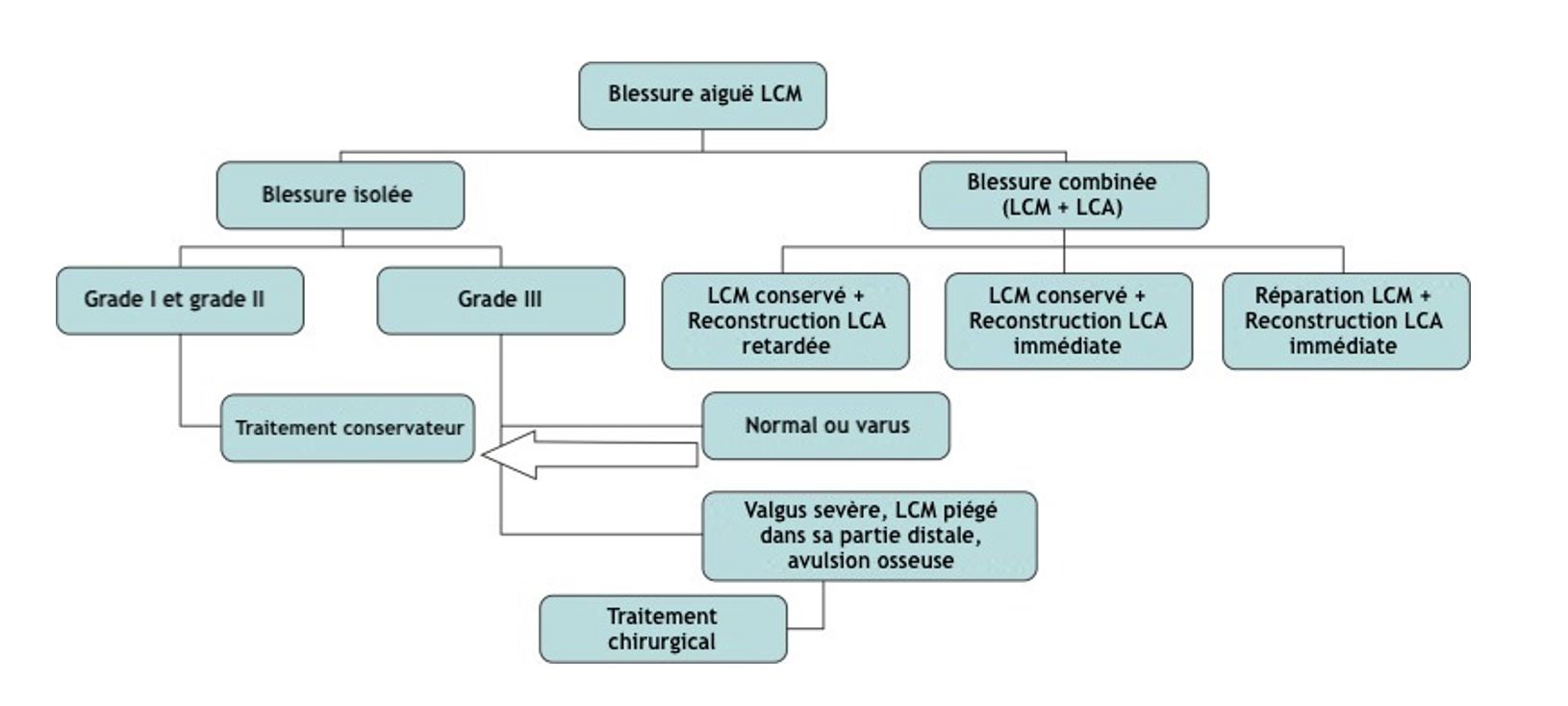
Algorithme décisionnel issu des travaux de Encinas-Ullán et ses collaborateurs (2018), traduit et simplifié pour Neuroxtrain
D/ Prévention
Tout comme la recherche des facteurs de risques, la prévention de blessures traumatiques comme celles-ci est très difficile sachant que 75% des mécanismes de blessures sont lors d’un choc. L’aspect qui semblerait être le plus pertinent serait donc de travailler les blessures sans contact avec des attitudes en correction de valgus dynamique de genou qui est le mouvement qui augmente la tension sur le compartiment interne du genou.
DIAGNOSTICS DIFFÉRENTIELS
Le diagnostic différentiel regroupe les entités anatomiques du compartiment interne du genou qui peuvent être tendineuse (atteinte des tendons de la patte d’oie par exemple), méniscale interne (différentes atteintes lésionnelles possibles), osseuses (contusion, fracture du fémur ou du tibia).
Les principales difficultés de diagnostics peuvent apparaitre en présence d’un grade I sans laxité. En effet, dès lors qu’une laxité est présente, les doutes seront plus tournés sur les atteintes annexes au ligament collatéral médial. Mais en règle générale, il est souvent assez simple d’orienter notre conclusion vers une atteinte du ligament collatéral médial en associant l’interrogatoire et l’imagerie.
À lire également :
- Lésion musculaire des ischio-jambiers : explication et traitement
- Rupture du ligament croisé antérieur (LCA) : explication et traitement
- Rupture du LCP : explication et traitement
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
Sources :
Encinas-Ullán, C. A. & Rodríguez-Merchán, E. C. (2018). Isolated medial collateral ligament tears.EFORT Open Reviews, 3(7), 398‑407 – Article sous License Creative Commons CC BY-NC 4.0
Lundblad, M., Hägglund, M., Thomeé, C., Hamrin Senorski, E., Ekstrand, J., Karlsson, J. & Waldén, M. (2019). Medial collateral ligament injuries of the knee in male professional football players : a prospective three-season study of 130 cases from the UEFA Elite Club Injury Study.Knee Surgery, Sports Traumatology, Arthroscopy, 27(11)
Lee, R. J., Margalit, A., Nduaguba, A., Gunderson, M. A. & Ganley, T. J. (2018). Risk Factors for Concomitant Collateral Ligament Injuries in Children and Adolescents With Anterior Cruciate Ligament Tears.Orthopaedic Journal of Sports Medicine, 6(11), 232596711881038 – Article sous License Creative Commons CC BY-NC-ND 4.0
Andrews, K., Lu, A., Mckean, L. & Ebraheim, N. (2017). Review : Medial collateral ligament injuries.Journal of Orthopaedics, 14(4), 550‑554
Swinford, S. T., LaPrade, R., Engebretsen, L., Cohen, M. & Safran, M. (2020). Biomechanics and physical examination of the posteromedial and posterolateral knee : state of the art.Journal of ISAKOS, 5(6), 378‑388