Article rédigé par Clément BOUDOT - Kinésithérapeute du sport
Introduction
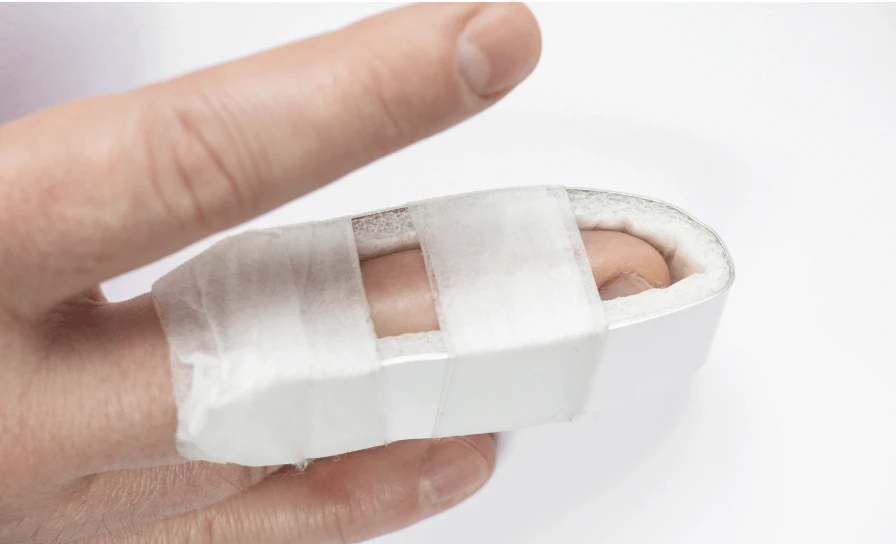
Le doigt en maillet est décrit comme une déformation de l'extrémité du doigt où l'articulation interphalangienne distale (AIPD) du doigt affecté est maintenue en flexion, incapable d'étendre activement la phalange distale. Cette déformation est typiquement la conséquence d'une rupture traumatique du tendon extenseur distal à son insertion dans la partie proximale de la phalange distale ou légèrement proximale au niveau de l'articulation interphalangienne distale.
L'action non contrariée du tendon de l'extenseur terminal entraîne le maintien de l'articulation diaphysaire en position de flexion, le patient étant incapable d'étendre activement la phalange distale.
La perturbation peut être due à une rupture ou à une division du tendon (doigt en maillet tendineux), ou être secondaire à une fracture par avulsion, ce qui est désigné comme une lésion du doigt en maillet osseux.
Anatomie
La main est composée des os du carpe en deux rangées. Les métacarpes viennent en suivant et s’articulent avec les phalanges. Le pouce est composé de deux phalanges tandis que tous les autres doigts de la main sont composés de trois phalanges. Les muscles extenseurs font partie de la face dorsale de la main et des doigts et les fléchisseurs font partie de la face palmaire.
Les muscles extenseurs sont plaqués aux os grâce à des poulies.
Étiologie
Bien que des études biomécaniques spécifiques n'aient pas permis d'élucider le mécanisme de la lésion du doigt en maillet, plusieurs théories ont été proposées. Il faut diviser le processus en deux étapes. La première étape est l'application d'une force axiale à l'extrémité distale d'un doigt droit. La deuxième étape varie selon les auteurs. Certains affirment que la force axiale est suivie d'une hyperextension passive extrême de l'AIPD. Cela explique les lésions par maillet osseux. D'autres ont proposé que la force axiale soit suivie d'une hyperflexion passive extrême de l’AIPD, ce qui explique les doigts en maillet tendineux.
D'autres chercheurs ont suggéré que la résistance des fibres du ligament rétinaculaire oblique détermine l'avulsion du tendon ou de l'os. Aucune de ces théories n'a été prouvée. La quantité d'énergie impliquée dépend de l'âge du patient. Chez les jeunes, le doigt en maillet est le plus souvent le résultat d'un mécanisme à haute énergie pendant le sport, impliquant l'impact d'une balle sur la main.
Chez les patients âgés, le mécanisme de la lésion est plus souvent une activité sédentaire à faible énergie.
Épidémiologie
Les lésions du doigt en maillet sont fréquentes, avec une prévalence de 9,3 % de toutes les lésions tendineuses et ligamentaires du corps et une incidence de 5,6 % de toutes les lésions tendineuses de la main et du poignet.Globalement, il n'y a pas de différence entre les sexes dans la population touchée, bien que les mécanismes de lésions à haute énergie soient plus fréquents chez les jeunes hommes et les mécanismes de lésions à basse énergie chez les femmes âgées.
Les doigts les plus fréquemment touchés sont le majeur, suivi de l'annulaire, de l'auriculaire et de l'index. L'atteinte du pouce est rare. Cette blessure est fréquemment observée chez les jeunes hommes entre 30-40 ans, bien qu'il n'y ait pas de différence entre les sexes après 50 ans. Dans 74 % des cas, la main dominante est touchée.
Il convient de noter que les doigts en maillet tendineux sont plus fréquents que les doigts en maillet osseux.

Diagnostic et évaluation
Le diagnostic du doigt en maillet est essentiellement clinique. Le patient se plaint généralement de douleurs et de l'impossibilité d'effectuer une extension active complète de l’AIPD. À l'examen, on constate une déformation en maillet réductible passivement, un gonflement et/ou une ecchymose de la face dorsale de l'articulation diaphysaire. La pression est douloureuse.
Une radio systématique latérale et antéropostérieure de l'articulation diaphysaire recherche un fragment articulaire osseux, une lésion de la plaque de croissance ou une subluxation de l'articulation diaphysaire.
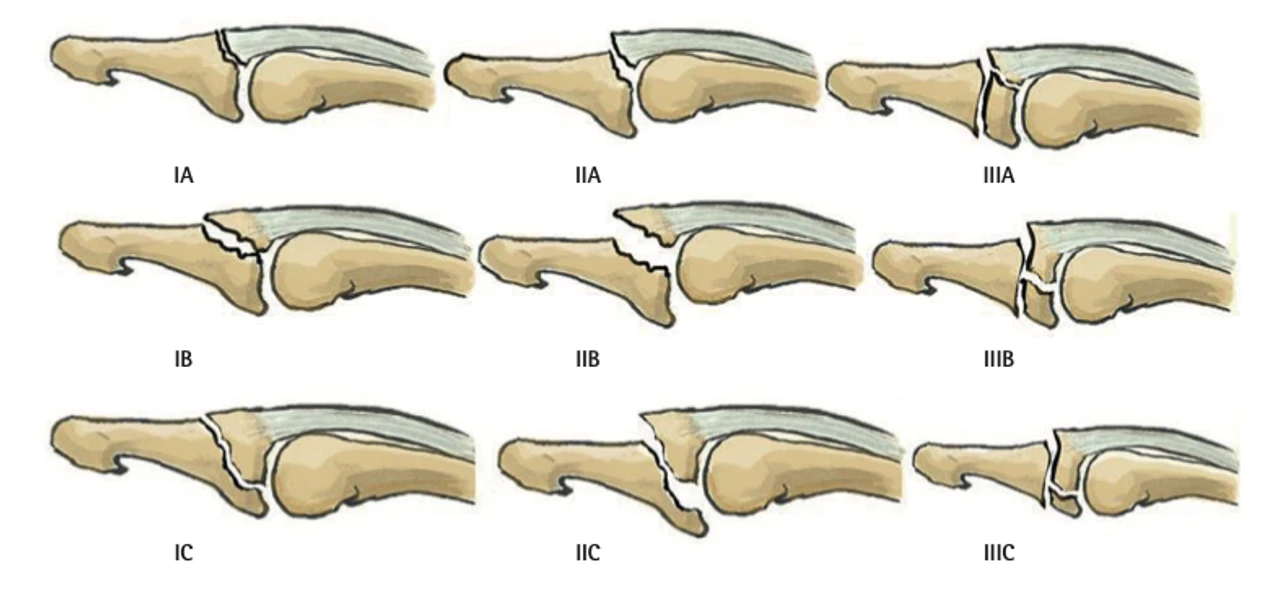
Plusieurs classifications existent dans le doigt en maillet. Ici le tableau montre la classification de Wehbé et Schneider :
Type I, pas de subluxation volaire,
Type II, subluxation volaire,
Type III, fracture de la plaque de croissance,
Pour chaque type il existe trois sous-types :
Sous-type A, taille du fragment < 1/3 de la surface articulaire,
Sous-type B, taille du fragment entre 1/3 et 2/3 de la surface articulaire,
Sous-type C, taille du fragment > 2/3 de la surface articulaire.
Facteurs de risques
Aucun facteur de risque ne fut identifié dans la littérature. Les patients ayant subi le plus ces lésions restent les pratiquants de sport avec contact tel que le rugby. Une part génétique semble non négligeable selon certains auteurs.
Traitement et prévention
Les traitements conservateurs varient en ce qui concerne la position d'immobilisation, le type d'attelle et la durée du traitement.
Les études biomécaniques ayant démontré que l'immobilisation de l’articulation interphalangienne proximale (= AIPP) ne déplace pas l'extenseur terminal, les chercheurs ne recommandent plus l'immobilisation de l’AIPP dans le traitement du doigt en maillet.
La position d'immobilisation de l’articulation interphalangienne distale (= AIPD) varie selon les auteurs. Certains ont préconisé une hyperextension et d'autres une immobilisation droite. L'hyperextension vise à mettre en contact les deux extrémités du tendon afin d'éviter une cicatrisation avec un cal allongé. Des lésions cutanées ischémiques ou, dans les doigts en maillet osseux, une subluxation de l'articulation diaphysaire peuvent survenir si l'hyperextension de l’AIPD est excessive. Nous conseillons une immobilisation en hyperextension modérée pour les lésions en maillet tendineuxet une immobilisation droite pour les lésions en maillet osseux.
De nombreux dispositifs d'immobilisation ont été décrits, avec un appui palmaire, un appui dorsal, ou un appui combiné dorsal et palmaire.
Les inconvénients d'une immobilisation palmaire sont une hyperextension insuffisante de l’AIPD et une occlusion de la pulpe qui n'est pas utilisable pendant le traitement.
Le principal inconvénient d'un appui dorsal ou combiné est la pression exercée sur le site de cicatrisation du tendon, ce qui augmente les risques de macération cutanée et de dystrophie de l'ongle.
Pour pallier à ces complications, certains auteurs ont proposé un appui palmaire sur la phalange moyenne combiné à une attelle dorsale collée sur l'ongle pour éviter la pression sur le site de cicatrisation du tendon. Les attelles fabriquées sur mesure donnent de meilleurs résultats que les attelles disponibles dans le commerce.

Il existe un consensus sur le fait que l'immobilisation pour une lésion tendineuse du doigt en maillet doit durer plus longtemps que pour une lésion osseuse du doigt en maillet, car la cicatrisation du tendon prend plus de temps que la cicatrisation de l'os. Pour les doigts en maillet osseux, le traitement dure entre six et huit semaines.
Pour les doigts en maillet tendineux, le traitement dure entre six et huit semaines, mais la plupart des études recommandent huit semaines là où pour les doigts en maillet osseux ils tendent plutôt vers 6 semaines. Après une première phase d'immobilisation stricte, de nombreux auteurs ont proposé de poursuivre le traitement avec une attelle de nuit pendant deux à quatre semaines. Une étude de niveau I a cependant démontré que le port d'une attelle de nuit n'affecte pas le résultat du traitement.
Le manque de compliance du patient est le principal inconvénient des traitements conservateurs. Malgré les explications concernant la nécessité de porter strictement une attelle pendant une période prolongée, certains patients enlèvent ou repositionnent l'attelle ou abandonnent complètement le traitement. La coopération du patient est obligatoire pour obtenir de bons résultats.
Les traitements chirurgicaux varient en ce qui concerne l'approche, le principe de réduction et le matériel de fixation. L'approche chirurgicale peut être ouverte ou percutanée. La voie d'abord ouverte a l'avantage d'offrir un accès direct au tendon extenseur. Les risques sont la nécrose cutanée, l'infection, la dystrophie unguéale, l'arthrose et la raideur.Ces risques sont réduits dans l'approche percutanée, mais cette technique présente le risque d'une réduction osseuse imparfaite.
Diagnostics différentiels
Lors du diagnostic du Mallet finger il faut également éliminer les pathologies suivantes :
Luxation de l'articulation interphalangienne distale,
Fracture/dislocation de l'articulation interphalangienne distale,
Fracture-avulsion de la plaque palmaire de l'interphalangienne distale,
Jersey finger,
Fracture du doigt en maillet,
Déformation en col de cygne,
Doigt gâchette.
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
À lire également :
Sources :
Salazar Botero, S., Hidalgo Diaz, J. J., Benaïda, A., Collon, S., Facca, S., & Liverneaux, P. A. (2016). Review of Acute Traumatic Closed Mallet Finger Injuries in Adults. Archives of plastic surgery, 43(2), 134–144. Article sous Creative Commons Attribution Non-Commercial License
Khera, B., Chang, C., & Bhat, W. (2021). An overview of mallet finger injuries. Acta bio-medica : Atenei Parmensis, 92(5), e2021246. Article sous Creative Commons Attribution 4.0 International License
BOUDOT Clément (Rédacteur NeuroXtrain)
Kinésithérapeute passionné de sport, ayant pratiqué pendant plusieurs années du foot au FC Saint-Orens, puis du rugby au Rugby Club Quint Fonsegrives, pratiquant maintenant la course à pied et plus particulièrement le trail running.
Diplômé du D.U de kinésithérapie du sport à l'université de Nantes
Rejoignez son réseau LinkedIn : Clément BOUDOT