Prise en charge des blessures à la cheville chez les basketteurs professionnels
Publié le : 30 janvier 2022 à 09h48
Article rédigé par Blandine MAUDHUIZON - MKDE
Le basket-ball fait partie des sports les plus populaires et sa pratique continue de croître dans le monde. Aujourd’hui, les athlètes possèdent des capacités physiques bien plus importantes que lors des décennies précédentes, on observe un style de jeu de plus en plus explosif et rapide. Par conséquent, le taux de blessures augmente. Celles les plus couramment observées chez les athlètes de basket-ball professionnels sont celles aux chevilles, représentant environ 21,9 % de toutes les blessures (1). Bien que cela représente moins d'un quart de toutes les blessures liées à ce sport, ces dernières sont responsables de 53,7 % du temps de jeu manqué. De plus, les blessures à la cheville sont souvent associées à des symptômes chroniques résiduels (instabilité de la cheville, douleur chronique, faiblesse, raideur, et crépitation) qui peuvent avoir un impact sur la capacité d'un athlète à reprendre le jeu et à performer à haut niveau.
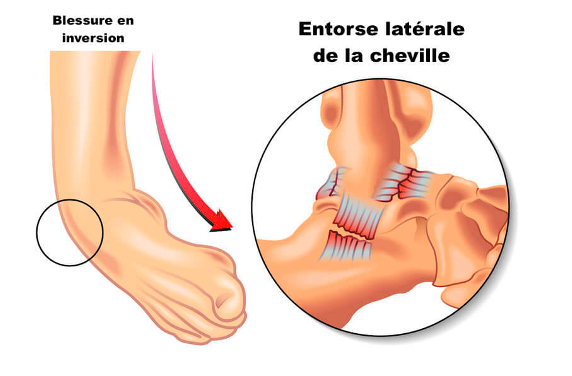
Entorse latérale de la cheville
Parmi toutes les entorses de la cheville, les entorses des ligaments latéraux sont les plus courantes, représentant 80,2 % des entorses de cheville chez les joueurs de basket-ball professionnels.
Mécanisme de blessure : On retrouve généralement une inversion excessive, créant un stress sur le ligament talo-fibulaire antérieur, sur le ligament calcanéo-fibulaire et le ligament talo-fibulaire postérieur.
La gravité de l'entorse est évaluée en fonction de l'atteinte des ligaments de la cheville (les 3 grades sont détaillés dans l’article Retour au sport après une entorse latérale de cheville ).
Crédit image : chiroste-foy.com
Prise en charge : La majorité des entorses latérales ne nécessitent pas d'intervention chirurgicale et peut être traitée de manière conservative. La première étape consiste à diminuer l'œdème et l'inflammation de la cheville pendant les premières 24 à 48 heures. Ceci est obtenu en utilisant le protocole R.I.C.E (repos, glace, compression et élévation), ou plus récemment remplacé par P.O.L.I.C.E (protection, charge optimale, glace, compression, élévation) ou P.E.A.C.E & L.O.V.E (protection, élévation, anti-inflammatoires à éviter, compression, éducation & charge, optimisme, vascularisation et exercices).
Pour les entorses plus graves, telles que les grades 2 ou 3, l'immobilisation peut être requise pendant les premiers jours ou semaines pour diminuer la douleur. L'athlète peut commencer par utiliser des béquilles et passer à une botte de marche dès que la mise en charge est tolérée en toute sécurité.
Rééducation (variant selon la gravité de l’entorse) :
- 1 à 2 semaines après l’entorse : mise en place d'un entraînement proprioceptif et d'un renforcement musculaire. Exercices des membres inférieurs en chaîne fermée, en bilatéral.
- Semaines 2-3 après la blessure: des exercices unilatéraux en chaîne fermée peuvent être mis en œuvre; jogging et course en ligne droite.
- Semaines 3-4 : des activités spécifiques au sport en fonction de la gravité de la blessure initiale peuvent être incorporées à ce stade.
La rééducation complète pour les entorses modérées à sévères est généralement accomplie en 6 à 8 semaines, période au bout de laquelle l'athlète peut reprendre la compétition en toute sécurité. Cependant, des antécédents d'entorse chez un athlète doivent être pris en compte, car cela peut augmenter la probabilité de récidive.
Entorse médiale de la cheville
Les entorses médiales de la cheville sont beaucoup moins fréquentes que les entorses latérales, ne représentant que 7,8% de toutes les entorses de la cheville chez les joueurs de basket-ball professionnels (1).
Mécanisme de blessure : Cette fois-ci, on observe une éversion et dorsiflexion excessive. La partie médiale de la cheville est principalement soutenue par le ligament deltoïde. Le ligament deltoïde est un ligament robuste, susceptible de se rompre sous des forces mécaniques élevées. En cas de rupture totale, il faudra s’assurer qu’aucune facture aux malléoles n’y soit donc associée.
Prise en charge : Comme les entorses latérales de la cheville, les entorses médiales sont généralement traitées de manière conservative. Cependant, l’athlète peut souffrir d’instabilité chronique de la cheville. Dans ce cas, une reconstruction du ligament deltoïde peut être nécessaire, mais cela reste peu courant. Si aucune fracture n'est présente, la cheville est immobilisée avec un plâtre ou une botte et sans mise en charge pendant les 1 à 2 premières semaines.
Rééducation :
- Au cours des semaines 2-3: il est conseillé d’effectuer des exercices de faible intensité, à faible impact (par exemple, vélo d'appartement) ainsi qu'un entraînement proprioceptif isolé et un renforcement musculaire léger.
- Semaines 3-4 : la course à pied en ligne droite est autorisée si asymptomatique.
Les mouvements spécifiques au sport tel que sauter ou pivoter peuvent être douloureux pendant des mois après la blessure. De plus, l'utilisation de strap est conseillée pour le retour au jeu d'un athlète. La rééducation d'un athlète peut varier considérablement et peut prendre plus de 3 à 6 mois.
Entorse haute de la cheville
Les entorses hautes de la cheville, également connues sous le nom d'entorses syndesmotiques, sont la classification la moins courante des entorses de la cheville chez les joueurs de basket-ball professionnels. Cependant, elles font partie des blessures à la cheville les plus graves, entraînant le plus de matchs manqués et un temps de retour à la compétition plus long par rapport aux entorses médiales ou latérales.
Mécanisme de blessure : Ce type d’entorse est causé par une rotation externe forcée du pied et de la cheville, pendant que la jambe est fixée dans le sol, créant une tension sur la syndesmose lorsque le talus génère une pression de séparation dans le tibia inférieur et la fibula. La syndesmose étant le tissu conjonctif reliant tibia et fibula, elle assure la stabilité de la mortaise de l'articulation talocrurale.
Contrairement aux entorses médiales et latérales de la cheville, la réparation chirurgicale des entorses hautes de la cheville, via une fixation par vis, est plus fréquente et peut être indiquée en cas de fracture ou si la syndesmose est significativement affectée.
Qu'elles soient traitées chirurgicalement ou non, le processus de rééducation des entorses hautes de la cheville est similaire. En aigu, la cheville est traitée avec le protocole P.O.L.I.C.E ou P.E.A.C.E & L.O.V.E. et immobilisation dans une botte de marche ou un plâtre. En immobilisation, il est important de stabiliser la syndesmose en limitant la rotation externe. Cette période s'accompagne également d'une mise en charge limitée pendant 1 à 2 semaines. La mise en charge complète est recommandée lorsque l'athlète peut tolérer la marche avec un minimum d'inconfort. L'entraînement proprioceptif et le renforcement musculaire sont également indiqués en phase aiguë et subaiguë pour faciliter la récupération et préserver les capacités fonctionnelles. Par la suite, lorsque l'athlète peut confortablement courir en ligne droite et sauter sans inconfort, un entraînement et des exercices spécifiques au sport peuvent être effectués avec une modification substantielle de l'intensité.
Qu’en est-il des fractures ?
Parmi les blessures à la cheville, il arrive qu’en plus des ligaments, les os soient également affectés. Selon la gravité et le type de la fracture, la prise en charge est susceptible de varier.
- Fracture de fatigue :
Mécanisme de blessure : Les fractures de fatigue sont le plus souvent dues à une surutilisation du pied et de la cheville en effectuant des mouvements fréquents et répétitifs (courir, sauter, pivoter) qui provoquent une inflammation et des traumatismes microscopiques qui évoluent vers une petite fracture au fil du temps. Les os les plus fréquemment touchés sont l'os naviculaire, le talus, le tibia inférieur et la fibula. Une radiographie est utilisée pour les diagnostiquer, mais ces fractures peuvent être difficiles à détecter.
- Fracture de Jones :
Mécanisme de blessure
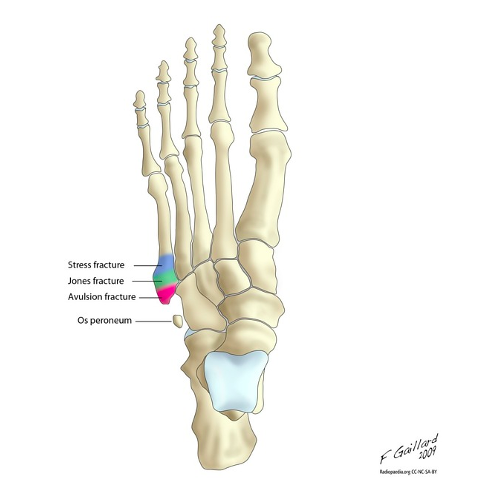
Crédit image : radiopaedia.org
L’approche est généralement conservatrice si ce n’est pas une fracture déplacée, avec 6 à 8 semaines sans appui dans un plâtre. En revanche, si la fracture est déplacée, ce qui est plus rare, l’intervention chirurgicale est préconisée, via une fixation par vis.
Rééducation :
- Une semaine après la chirurgie : il est conseillé de proposer des exercices globaux des membres inférieurs
- Semaines 2 à 6 : on peut évoluer vers des exercices avec appui total, et étirement.
- Semaines 6 à 8 : des mouvements fonctionnels sont alors ajoutés au programme d’entraînement, tout en veillant à éviter l'impact.
- À partir de la semaine 8 : un entraînement spécifique au sport est recommandé, progressivement.
- Le retour au sport se fait généralement vers 8 à 10 semaines.
Pour plus d’information, nous avons un article dédié à une condition similaire sur certains aspects, mais à ne pas confondre :
- Fractures de la cheville :
Les fractures de la cheville sont également communes dans le basket. La classification utilisée est celle de Danis-Weber et comprend différents types en fonction de la zone affectée :
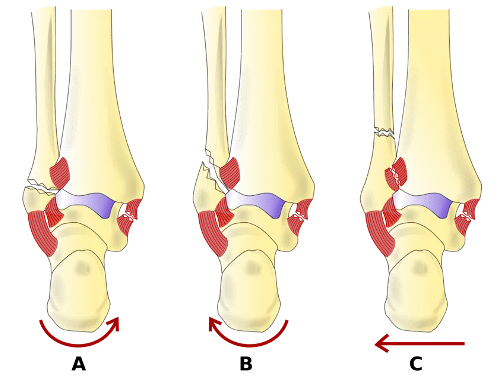
Crédit image : litfl.com
Weber type A : Force d'adduction excessive sur un pied en supination.
Fracture par avulsion, traitée chirurgicalement par fixation opératoire et fixation interne (ORIF) si déplacée ou instable, sinon traitée par plâtre jusqu’à la guérison de la fibula.
Weber type B : Rotation externe forcée sur pied en supination.
S’accompagne souvent d’une rupture de la syndesmose antérieure, d’une fracture oblique ou en spirale de la fibula, et d’une fracture par avulsion de la malléole médiale. De plus, le ligament deltoïde peut être déchiré.
Weber type C : Rotation externe excessive sur un pied en pronation
Fractures latérales de la fibula qui surviennent au-dessus de la syndesmose et s'accompagnent fréquemment d'une rupture complète de la syndesmose entraînant une instabilité de la cheville.
Compte tenu de l'hétérogénéité des types de fractures et des conséquences associées, le délai de retour à la compétition n'est pas bien établi pour ces blessures. Le traitement est déterminé avec un processus de décision spécifique à l'athlète et à la blessure. La chirurgie (ORIF) est déterminée en fonction du degré de déplacement de la fracture ou d'instabilité de la cheville.
Rupture du tendon d'Achille
La rupture du tendon d'Achille est moins fréquente, mais les conséquences peuvent être catastrophiques pour les basketteurs professionnels. La prévalence des ruptures du tendon d’Achille parmi tous les sports est la plus élevée dans le basket-ball.
Mécanisme de blessure : La rupture survient lors d’une dorsiflexion forcée avec contraction simultanée du complexe gastrocnémien-solaire.
Ces ruptures sont essentiellement traitées par réparation chirurgicale, surtout chez les athlètes de haut niveau. Par rapport au traitement conservateur, la chirurgie a une capacité à mieux restaurer le couple maximal de dorsiflexion et de flexion plantaire.
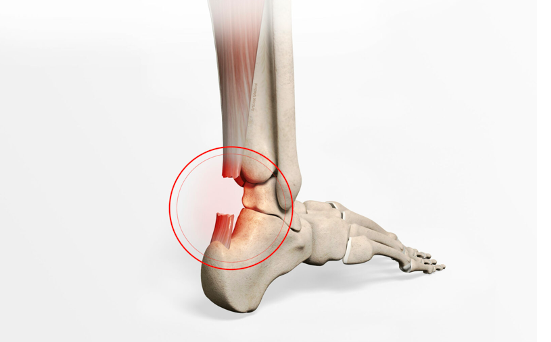
Crédit image : chirurgie-orthopedique-paris.com
Rééducation :
- Après l'opération, le tendon d’Achille est immobilisé pendant 1 à 2 semaines.
- Peu de temps après, un processus de rééducation fonctionnelle qui implique une mise en charge partielle précoce peut commencer.
- Environ 6 semaines après la chirurgie : des exercices d'étirement léger et de renforcement musculaire peuvent être initiés.
- À trois mois : un renforcement musculaire plus intense et un entraînement proprioceptif doivent être mis en place : cela comprend des exercices sur une planche d'équilibre, la montée d'escaliers, ainsi que des exercices isotoniques de flexion plantaire et de dorsiflexion.
La récupération complète peut varier d'un athlète à l'autre, mais se compte généralement dans un délai de 6 à 9 mois.
Conclusion
Les blessures à la cheville chez les joueurs de basketball sont nombreuses, et nécessitent une prise en charge spécifique. Par ailleurs, il semble important d’ajouter que la prévention joue un rôle primordial pour limiter l’apparition de ces blessures, et leur récidive. Différentes méthodes préventives peuvent être mises en place, que ce soit par un programme d’exercice visant à augmenter le contrôle et la conscience au niveau de l’articulation, la proprioception, ou avec des supports externes tels que du strap.
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
À lire également :
Retour au sport après une entorse latérale de cheville
Lésion de la syndesmose tibio-fibulaire : l’oubliée des douleurs de cheville
Source:
- Moore, M. L., Haglin, J. M., Hassebrock, J. D., Anastasi, M. B., & Chhabra, A. (2021). Management of ankle injuries in professional basketball players: Prevalence and rehabilitation. Orthopedic reviews, 13(1), 9108. (Article sous Creative Commons Attribution Non Commercial license (CC BY-NC 4.0)