Cicatrisation musculaire: comment expliquer ce quil se passe après une lésion musculaire ?
Publié le : 2 janvier 2022 à 11h32
Article rédigé par Thibaut GARÇON - MKDE
La pratique sportive, quel que soit le niveau de pratique et d’intensité, implique des fonctions musculaires très importantes et le moindre déséquilibre qu’il soit intrinsèque (augmentation de la vitesse, changement de direction volontaire par exemple) ou extrinsèque (choc, changement de surface de jeu par exemple) peut entraîner une lésion musculaire. Une rééducation de lésion musculaire reste la plupart du temps sans danger particulier et doit respecter des délais de cicatrisation en fonction du grade de la lésion pour favoriser un retour optimal aux terrains ou à la compétition (à l’exception de la désinsertion musculo-tendineuse qui nécessite une prise en charge chirurgicale). Les récidives de lésions musculaires sont quant à elle de vraies problématiques et une éducation à la prévention de ces dernières doit être mise en place pour limiter les rechutes.
Les très nombreuses études scientifiques développent très bien les aspects d’une prise en charge de lésion musculaire après les premiers temps de cicatrisation. Cependant, que se passe-t-il pendant cette période aiguë de traitement ? Et pouvons-nous influencer cette phase ?
La régénération des muscles squelettiques est un processus finement ajusté qui implique l'activation de divers processus cellulaires et moléculaires. Les cellules satellites, les cellules souches du muscle squelettique, sont indispensables à la régénération du muscle squelettique. Dans cet article, nous résumerons quel est le rôle crucial des cellules satellites, nous décrirons les différentes étapes de la cicatrisation pour ensuite expliquer quels sont les traitements proposés les plus adaptés.

Les cellules satellites : qu’est ce que c’est ?
Les cellules satellites ont initialement été nommées comme ceci du fait de leur localisation unique sous la lame basale des myofibres (autrement dit, la fibre musculaire). Récemment, elles ont également été appelées « cellules souches musculaires ». En effet, le terme cellule satellite désigne également des cellules spécifiques dans le cerveau.
Les cellules satellites sont dotées de capacité de différenciation particulière. Elles peuvent s'autorenouveler, permettant ainsi de conserver un pool de cellules satellites « quiescentes » (dans un état de développement temporairement arrêté) de base élevée, mais elles peuvent également donner naissance à des cellules progénitrices myogéniques plus différenciées, qui contribuent ensuite à la régénération des myofibres après une blessure. Ces caractéristiques démontrent que les cellules satellites sont des cellules souches musculaires à part entière permettant ainsi de garder ce pool de cellule de base toujours constant. Les cellules satellites expriment des marqueurs, facteurs de transcription, hormones spécifiques à leur fonctionnement et en lien avec leur niveau de maturation du début de leur différenciation jusqu’a leur étape terminale de cellule musculaire.
Régénération du tissu musculaire
Le processus de régénération des muscles squelettiques peut être divisé en trois phases : la phase inflammatoire, la phase d'activation/différenciation des cellules satellites et la phase de maturation, au cours de laquelle se produit le remodelage des myofibres nouvellement formées.
En post traumatique immédiat, le muscle entame la nécrose de ses myofibres endommagées. Cela s'accompagne d'une augmentation de l'influx de calcium et de la libération de calcium du réticulum sarcoplasmique de la myofibre endommagée, ce qui entraîne la destruction et la dégénérescence du tissu endommagé. Toute cette première phase est influencée par un phénomène crucial et nécessaire : l’inflammation. Cette dernière est donc déclenchée par la nécrose des myofibres, et entraîne ensuite le recrutement de leucocytes (globules blancs) circulants. Les premières cellules inflammatoires à être recrutées dans le muscle endommagé sont les neutrophiles. Le recrutement a lieu dans les 6 premières heures après la lésion musculaire. Ensuite, les macrophages (d’autres leucocytes) infiltrent le muscle endommagé. La population de macrophages se compose de deux populations distinctes, les premiers macrophages infiltrant le muscle sont les macrophages pro-inflammatoires (favorisant donc un environnement d’inflammation), suivis par les macrophages anti-inflammatoires permettant la résolution de l’inflammation. Les macrophages infiltrant précoces atteignent leur maximum environ 24 heures après la blessure et sont responsables de la phagocytose (=la destruction) des parties de tissu endommagées. La vague secondaire de macrophages sécrète des cytokines (molécules « messagers » qui assurent la communication entre les cellules immunitaires) anti-inflammatoires comme l’IL-10 (Interleukine 10) et est connue pour faciliter la prolifération et la différenciation des cellules satellites. Leur plus grande abondance peut être observée 2 à 4 jours après la blessure. L’inflammation s’apparente donc comme le point de départ nécessaire à l’activation des cellules satellites, cellules décrites précédemment comme à la base de la régénération du tissu musculaire.
La deuxième phase de la régénération du muscle squelettique est caractérisée par l'activation et la différenciation des cellules satellites, un processus hautement orchestré qui s'accompagne de changements morphologiques (figure ci-après).
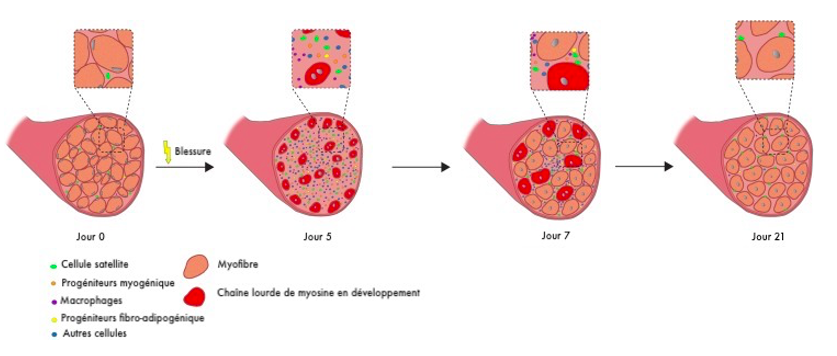
Description des modifications anatomiques, cellulaires et physiologiques après une blessure musculaire, crédits Schmidt et ses collaborateurs (2019) : (Traduit et adapté par NeuroXtrain)
Quiescentes dans des conditions normales de repos, les cellules satellites sont caractérisées par l'expression de marqueurs comme le Pax7, tout en inhibant certains et se préparent à une éventuelle entrée rapide dans le cycle cellulaire, par exemple en réponse à une blessure. Lors d’un traumatisme, les cellules satellites quiescentes entrent dans le cycle cellulaire et commencent à exprimer de nouveaux marqueurs comme le MyoD, et migrent vers le site de la blessure, et fusionnent avec les myofibres endommagées ou deviennent des nouvelles cellules myogéniques. La migration des cellules satellites est contrôlée par des signaux provenant des myofibres. Morphologiquement, les cellules progénitrices myogéniques deviennent des myocytes allongés, qui fusionnent ensuite pour former des myotubes multinucléés. Ce processus est suivi de la maturation en myofibres (phase 3 de la régénération), qui sont les unités contractiles du muscle squelettique.
Quels sont les traitements actuels en phase aiguë ?
En kinésithérapie, la rééducation d’une lésion musculaire peut être divisée en plusieurs étapes : une phase aiguë ou phase de cicatrisation, une phase subaiguë ou phase de régénération et phase fonctionnelle ou de réathlétisation. La progression ne se base pas sur la sévérité de la lésion ni sur la durée de chaque phase, mais sur la validation de critères cliniques à atteindre.
Dans le cadre de notre article, nous vous avons expliqué ce qu’il se passait pour reconstruire un tissu musculaire endommagé. Si l’on suit une temporalité, cette étape correspond aux premiers jours de cicatrisation et potentiellement de rééducation post-traumatisme, donc en lien avec les phase aiguë (premières heures, liées à la phase inflammatoire) et sub-aiguë (les jours qui suivent, jusqu’à la fin de la cicatrisation). Pour ces phases, en termes de choix de traitement, on constate de nombreuses divergences d’opinions. Certains professionnels de santé en charge de la rééducation utilisent de manière empirique certains protocoles comme les protocoles RICE ou PRICE qui n’ont pas fait l’objet de recherches scientifiques avec un niveau de preuve suffisant sur l’homme, mais qui en pratique restent utilisés. Un dernier protocole nommé POLICE introduit par Bleakley et ses collaborateurs en 2012 (2) suggère de remplacer le repos par un protocole adapté en fonction du patient qui s’avérerait efficace. Le point d’interrogation de ces protocoles résident en l’utilisation de froid comme analgésique, car ses actions anti-inflammatoires et vasoconstrictrices pourraient être délaitèrent sur la cicatrisation musculaire en impactant la phase inflammatoire et le fonctionnement cellulaire. C’est pour cela que depuis peu, un nouveau protocole nommé PEACE & LOVE n’inclue pas de pose de froid ou de prise d’anti-inflammatoire (3).

C’est dans cette idée que depuis peu, on observe un réel regain d’intérêt concernant une utilisation de « thermothérapie » (ou de chaleur). Son utilisation entraine de manière générale une diminution de la douleur avec un effet au niveau cérébral, une augmentation de l’extensibilité du tissu conjonctif, une augmentation du débit sanguin et du métabolisme grâce à une vasodilatation provoquée. Une application de chaleur aurait aussi un impact sur l’expression de nombreux gènes au niveau cellulaire augmentant l’expression du nombre de cellules satellites, de protéines musculaires et de facteurs de croissance et en diminuant la fibrose et l’atrophie musculaire. Son application dans le cadre des lésions musculaires serait donc une application logique du fait de ses nombreux avantages.
Cependant, trop peu d’études sur l’homme sur des grades de lésions élevées sont disponibles, ne permettant pas d’affirmer son réel intérêt pour ces situations. En revanche sur des grades lésionnels faibles sans saignement, il semblerait logique d’appliquer des soins de thermothérapie pour améliorer la cicatrisation sans risques.
Conclusion
Les premiers temps de cicatrisation post lésion musculaire sont très importants dans le bon déroulement d’une prise en charge. Les premières heures sont caractérisées par une phase inflammatoire qui peut être douloureuse, mais primordiale dans le cadre d’une cicatrisation physiologique. Au travers d’une machinerie biologique finement bien menée et orchestrée ,notamment grâce aux cellules satellites, le muscle se régénère naturellement si l’on conserve l’ensemble des paramètres qui lui sont utiles.
Bien accompagner cette phase inflammatoire est donc nécessaire et s’il persiste des gonflements, douleurs ou hématome trop importants, veuillez contacter au plus vite votre médecin pour des avis supplémentaires.
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
À lire également:
Lésions musculaires et tendon intramusculaire
Atteintes musculo-squelettiques : proposition d’une approche « #DREAM » commune en rééducation
Rupture proximale du droit fémoral: présentation de la pathologie. Partie 1
Sources
(1) Schmidt, M., Schüler, S. C., Hüttner, S. S., von Eyss, B., & von Maltzahn, J. (2019). Adult stem cells at work : regenerating skeletal muscle. Cellular and Molecular Life Sciences, 76(13), 2559‑2570 - Article sous Licens Creative Commons BY 4.0
(2) Bleakley, C. M., Glasgow, P., & MacAuley, D. C. (2011). PRICE needs updating, should we call the POLICE ? British Journal of Sports Medicine, 46(4)
(3) Dubois, B., & Esculier, J.-F. (2019). Soft-tissue injuries simply need PEACE and LOVE. British Journal of Sports Medicine, 54(2), 72-73.