Le coronavirus chez les athlètes: description d'un virus et du système immunitaire des sportifs
Publié le : 15 mars 2020 à 10h51
Article rédigé par Nathan Touati et Antoine Frechaud
ATTENTION CET ARTICLE A ÉTÉ RÉDIGÉ LE 15 MARS 2020 CERTAINES INFORMATIONS SONT SUSCEPTIBLES D'AVOIR CHANGÉES.
Le coronavirus frappe le monde entier à tous les niveaux. Le sport est un secteur particulièrement affecté. La plupart des plus grands championnats sont suspendus : NBA, NHL, Liga, Ligue 1, Champions league, Europa League, marathons, etc. Certains athlètes sont d’ores et déjà positifs au coronavirus. Mais comment se comporte le système immunitaire d’un athlète ? L’arrêt brutal de toutes les compétitions entraîne donc une véritable perturbation dans le rythme de vie des athlètes qui est pourtant très routinier. Les plus grand clubs comme le Real Madrid ont déjà mis en place des programmes spécifiques pour les athlètes. Cet article se compose de deux parties: une partie qui décrira le coronavirus SARS-CoV2 incluant les dernières évidences scientifiques et une seconde partie dans laquelle nous développerons les effets de l’activité physique sur le système immunitaire des athlètes et leur fragilité face aux virus comme le coronavirus.
Qu’est-ce que le Coronavirus ?
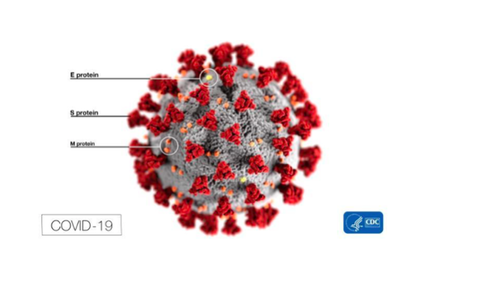
Les coronavirus sont des virus dont le matériel génétique est constitué d’ARN. Ils possèdent une apparence de couronne lors de l’observation au microscope électronique due à la présence de glycoprotéines de surface en forme de pétale appelées “spikes glycoprotein” en anglais. Récemment un nouveau coronavirus appelé « Severe Acute Respiratory Syndrome Coronavirus 2 » (SARS-CoV-2) a été identifié comme la cause d’une maladie du système respiratoire initialement apparue à Wuhan en Chine. Cette maladie causée par ce virus est appelée Coronavirus Disease 2019 ou COVID-19. Depuis, le virus s’est propagé dans plus de 100 pays dans le monde et nous parlons aujourd’hui de pandémie.
Le SARS-CoV2 appartient à la famille des bêta-coronavirus. Il a une forme ronde, elliptique ou encore pléomorphique et un diamètre de 60 à 140 nm. Cette taille est à prendre en considération notamment pour les filtrations des masques afin d'éviter la transmission du coronavirus.
Comme d’autres coronavirus, il est sensible à la chaleur et aux rayons ultra-violets notamment pour désinfecter les surfaces exposées (bus, métro, etc), ce qui pourrait peut-être devenir l’un des principaux axes d’éradication du virus plus tard avec évidement la création de vaccins ou de médicaments pouvant réduire les effets et la contaminations de la population. (1)
Il peut être également éliminé en utilisant des produits hydroalcooliques. Veuillez trouver ici les mesures de protection contre le coronavirus de l’OMS:
https://www.who.int/fr/emergencies/diseases/novel-coronavirus-2019/advice-for-public
Il n’y a pas de traitement spécifique pour la COVID-19, ni de vaccin actuellement. Le traitement consiste plutôt à maîtriser les symptômes. La thérapie par oxygène représente le traitement majeur chez les patients ayant une infection sévère.
La recherche a souligné que la COVID-19 est capable de bloquer la réponse immunitaire innée de l'hôte. Une personne malade peut donc être infectée de nouveau.
Des recherches seront nécessaires pour déterminer les caractéristiques structurelles du SARS-COV-2 et donc les mécanismes d’action de celui-ci sur notre corps.
Un peu de statistiques:
La période d'incubation médiane a été estimée à 5,1 jours (c’est la période entre l'exposition à une infection et l'apparition des premiers symptômes), donc la moitié des personnes contaminées développent les symptômes moins de 5 jours après avoir été contaminées. (2)
97,5% de ceux qui développent des symptômes les auront dans les 11,5 jours après l'infection. (2)
101 cas sur 10 000 (99e centile, 482) développeront des symptômes après 14 jours de surveillance active ou de quarantaine, donc dans de très rares cas. Ce qui justifie la période de quarantaine mise en place de 14 jours. (2)
On peut classifier les cas en 3 sous-parties:
- Cas confirmés: ont un résultat de laboratoire positif (isolement de l'agent causal ou test sérologique positif). Cette définition de cas a une spécificité élevée.
- Cas probables: présentent les caractéristiques cliniques typiques de la maladie, mais sans confirmation en laboratoire.
- Cas possibles: présentent des caractéristiques cliniques moins nombreuses ou atypiques. Cette définition de cas a une sensibilité élevée.
Lorsque l’on parle de « Tous les cas » cela comprend les 3 catégories.
Ces taux sont tirés d’une étude du 29 février 2020, ils sont donc susceptible d’avoir changés et d’évoluer dans le future encore. Mais cela peut donner un ordre d’idée basé sur des données scientifiques. Afin de rester informé sur la progression du COVID-19, voici les plateformes à suivre:
- OMS et ses « Situation report » permettent de voir l’évolution du nombre de cas: https://www.who.int/emergencies/diseases/novel-coronavirus-2019/situation-reports
- L’institut Pasteur qui fournit beaucoup d’informations également sur cette maladie: https://www.pasteur.fr/fr/espace-presse/coronavirus-toute-actualite-institut-pasteur-covid-19
Taux de mortalité en fonction de l’âge (3):
AGE | Taux de mortalité (cas confirmé de CODVID-19) | Taux de mortalité (tout les cas de CODVID-19) |
+80 ans | 21,9 % | 14,8 % |
70-79 ans |
| 8,0 % |
60-69 ans |
| 3,6 % |
50-59 ans |
| 0,4 % |
40-49 ans |
| 0,2 % |
30-39 ans |
| 0,2 % |
20-29 ans |
| 0,2 % |
10-19 ans |
| 0,2 % |
0-9 ans |
| Pas de décès |
En général, relativement peu de cas sont observés chez les enfants.
Taux de mortalité en fonction du sexe (3):
SEXE | Taux de mortalité (cas confirmés de CODVID-19) | Taux de mortalité (tous les cas de CODVID-19) |
Homme | 4,7 % | 2,8 % |
Femme | 2,8 % | 1,7 % |
En chine majoritairement et dans d’autres provinces du monde les hommes fument plus que les femmes, et fumer augmente les risques de complications respiratoires. Ce qui pourrait expliquer les taux plus élevés pour les hommes.
Condition préexistante avant infection (Co-morbidités) (3):
Conditions préexistantes | Taux de mortalité (cas confirmés de CODVID-19) | Taux de mortalité (tous les cas de CODVID-19) |
Maladie cardiovasculaires | 13,2 % | 10,5 % |
Diabète | 9,2 % | 7,3 % |
Maladie respiratoire chroniques | 8,0 % | 6,3 % |
Hypertension | 8,4 % | 6,0 % |
Cancer | 7,6 % | 5,6 % |
Evidement ce ne sont que des estimations, il va dépendre du type précis de la condition, de sa sévérité et de l’état de santé de la personne en question. Mais cela peut donner un ordre d’idée.
Pour conclure, le SARS-CoV2 peut affecter gravement les personnes faibles, avec un système immunitaire réduit. Prenez les mesures de sécurité nécessaires pour éviter de contaminer ces personnes. Vous pouvez être porteur du virus sans en ressentir les symptômes.
Athlète et système immunitaire
L'infection des voies respiratoires supérieures (IVRS) est l'une des maladies les plus courantes chez l'homme, avec une prévalence élevée chez les athlètes. C'est la raison de 30 à 40% des consultations dans les cliniques de médecine sportive. Une incidence plus élevée (> quatre fois par an) d'IVRS chez les athlètes est observée dans de nombreuses études.
Les risques d’infection sont élevés, en particulier pendant 1 à 2 semaines après un entraînement intensif. Lors d'un marathon, 33,3% des athlètes qui ont terminé le marathon ont contracté une infection des voies respiratoires supérieures (IVRS) au cours des deux semaines suivantes. Voici la théorie concernant le sport et le système immunitaire. (6)
- Certains experts ont émis l'hypothèse d'une relation en forme de J (J curve-response) entre l'activité physique et l'infection des voies respiratoires. Selon cette théorie, une activité régulière et modérée renforce le système immunitaire et diminue le taux d'infection virale alors qu'une activité sévère et prolongée (y compris le marathon) aurait un effet inhibiteur transitoire sur le système immunitaire qui peut prédisposer les athlètes aux IVRS. La fonction du système immunitaire est inhibée entre 3h et 72H (7) après un exercice intensif, cette période est une «open window» et le risque d'infection peut donc être augmenté pendant cette période.
Plusieurs facteurs influencent la résistance de l'athlète aux maladies notamment la génétique du système immunitaire, une nutrition inadéquate, un stress physique, psychologique et environnemental ainsi que des altérations du sommeil.
Les exercices de force intense accompagnent une réduction des lymphocytes NK (cellules du système immunitaire) alors que lorsque l’on réduit cette intensité le nombre de lymphocytes NK augmente. Il s’agit de la même relation pour les neutrophiles et les lymphocytes B.
Les athlètes subissent donc une courte immunosuppression juste après des efforts de haute intensité, marquée par une activité ciliaire réduite, ainsi qu’une diminution du nombre des cellules immunitaires. D’après la « J-curve response », une activité modérée et régulière peut réduire le risque d’IVRS.
L'exercice d'endurance présente une puissante influence sur le système immunitaire. En tant que facteur de stress physique, l'exercice peut induire différentes réponses immunitaires, selon l'intensité et la durée de l'exercice. Il peut être immunoprotecteur (par exemple, améliorer la cicatrisation des plaies et les réponses de vaccination), entrainer des pathologies immunitaires (par exemple augmenter les réponses allergiques ou auto-immunes) ou immunorégulateur / inhibiteur (par exemple, effet anti-inflammatoire) (4)
Récemment, de nouvelles preuves suggèrent que l'entraînement à haute intensité peut induire une réponse anti-inflammatoire plus avancée qui est favorisée dans la prévention et le traitement des maladies associées à l'inflammation chronique telles que les maladies cardiovasculaires.
Nutrition:
Ce n'est que lorsque les glucides sont fréquemment délivrés au cours d'un exercice prolongé qu'une influence sur la réponse immunitaire à l'exercice dans une mesure plus ou moins grande est possible. (5)
Une disponibilité globale adéquate de nutriments fournie par une alimentation bien équilibrée et un apport suffisant de liquide peut aider à maintenir l'immunocompétence chez les athlètes, car une nutrition inadéquate affecte presque tous les aspects du système immunitaire.
Dans le domaine en pleine expansion de l'immunologie de l'exercice, beaucoup a été fait, mais il reste encore beaucoup à apprendre. Le but ultime des recherches futures est de créer une boisson pour sportifs contenant des glucides et un cocktail de suppléments immunomodulateurs qui atténuent les marqueurs de l'inflammation et réduisent le risque d'infection.
Return to play d’une IVRS:
Le retour au sport doit se faire progressivement et en réponse aux signes et symptômes. Les athlètes doivent effectuer 10 à 14 jours d'exercice léger, puis commencer l'entraînement. En général, les athlètes devraient faire deux jours d'exercice léger pour chaque jour de repos. (6)
Point clinique afin de renforcer le système immunitaire des athlètes durant l’activité physique:
Les athlètes doivent éviter:
- Un exercice trop intense prolongé.
- Une perte de poids trop rapide (sports de pesée).
- S'exposer à des gens malades.
Les athlètes doivent avoir:
- Une bonne alimentation.
- Une bonne et fréquente hygiène des mains.
- Un sommeil régulier et suffisant. (8h minimum pour les athlètes, 9h étant la durée optimale)
- Vaccin annuel contre la grippe.
Tout le contenu de cet article est présenté à titre informatif. Il ne remplace en aucun cas l’avis ou la visite d’un professionnel de santé.
Sources:
(1)Marco Cascella; Michael Rajnik; Arturo Cuomo; Scott C. Dulebohn; Raffaela Di Napoli. Features, Evaluation and Treatment Coronavirus (COVID-19) https://www.ncbi.nlm.nih.gov/books/NBK554776/ Article sous Creative Commons License 4.0 CC BY https://creativecommons.org/licenses/by/4.0/ Modifications apportées: Traduction.
(2) Lauer SA, e. (2020). The Incubation Period of Coronavirus Disease 2019 (COVID-19) From Publicly Reported Confirmed Cases: Estimation and Application. - PubMed - NCBI. Retrieved 14 March 2020, from https://www.ncbi.nlm.nih.gov/pubmed/32150748
(3) The Epidemiological Characteristics of an Outbreak of 2019 Novel Coronavirus Diseases (COVID-19) - China CCDC, February 17 2020
(4) Liu, D., Wang, R., Grant, A. R., Zhang, J., Gordon, P. M., Wei, Y., & Chen, P. (2017). Immune adaptation to chronic intense exercise training: new microarray evidence. BMC genomics, 18(1), 29. https://doi.org/10.1186/s12864-016-3388-5
(5) Gunzer, W., Konrad, M., & Pail, E. (2012). Exercise-induced immunodepression in endurance athletes and nutritional intervention with carbohydrate, protein and fat-what is possible, what is not?. Nutrients, 4(9), 1187–1212. https://doi.org/10.3390/nu4091187. Article sous Creative Commons License 4.0 CC BY https://creativecommons.org/licenses/by/4.0/ Modifications apportées: Traduction.
(6) Ahmadinejad, Z., Alijani, N., Mansori, S., & Ziaee, V. (2014). Common sports-related infections: a review on clinical pictures, management and time to return to sports. Asian journal of sports medicine, 5(1), 1–9. https://doi.org/10.5812/asjsm.34174. Article sous Creative Commons License 4.0 CC BY https://creativecommons.org/licenses/by/4.0/ Modifications apportées: Traduction.
(7) Nieman D. Special feature for the Olympics: effects of exercise on the immune system: exercise effects on systemic immunity. (2000, October). Immunol Cell Biol.https://www.ncbi.nlm.nih.gov/pubmed/11050532
Liens web: